空腹血糖3.2 mmol/L属于低血糖范畴,对60岁人群需引起重视,尤其是反复发生或伴有症状时,存在健康风险。
空腹血糖3.2 mmol/L低于正常空腹血糖下限3.9 mmol/L,符合低血糖诊断标准(通常指血糖≤3.9 mmol/L)。对于60岁人群而言,虽个别情况下可能为一过性波动(如前一晚进食过少、运动过量或睡眠中消耗增加),但若伴随明显症状(如心慌、出汗、手抖、头晕、意识模糊等),或频繁出现该数值,则提示可能存在胰岛素分泌异常、药物副作用(尤其使用降糖药者)、肝肾功能减退或内分泌疾病,需及时就医评估,以防严重低血糖事件导致跌倒、意识障碍甚至昏迷。
一、低血糖的医学界定与年龄相关风险
- 空腹血糖正常范围:无论年龄,成人空腹血糖正常值普遍为3.9–6.1 mmol/L。60岁及以上人群虽因代谢变化可适当放宽糖尿病患者的控糖目标(如空腹<7.8 mmol/L),但低血糖阈值不变,仍以≤3.9 mmol/L为警戒线。
- 低血糖对老年人的特殊危害:老年人自主神经反应迟钝,低血糖时预警症状不明显(即“无症状性低血糖”),易被忽视;心脑血管系统储备功能下降,低血糖可诱发心律失常、心肌缺血或脑供血不足,增加跌倒、骨折甚至猝死风险。
- 血糖3.2 mmol/L的临床意义:该数值已明显低于正常下限,属于轻至中度低血糖。若为偶发且无症状,可能与夜间消耗或饮食不规律有关;若反复出现或伴症状,则需排查药物(如胰岛素、磺脲类)、肝糖原储备不足、肾上腺皮质功能减退等潜在病因。

二、常见诱因与鉴别要点
- 药物相关因素:正在使用降糖药物的60岁人群,若剂量未随饮食或活动量调整,极易引发低血糖。尤其是使用预混胰岛素的老年糖尿病患者,空腹低血糖发生率随年龄增长而升高。
- 非糖尿病人群的可能原因:无糖尿病史者出现空腹血糖3.2 mmol/L,需考虑长期节食、重度营养不良、慢性肝病(如肝硬化致糖异生障碍)、胰岛素瘤(罕见但需警惕)或严重感染等。
- 生理性波动 vs 病理性低血糖:清晨短暂低血糖若在进食后迅速恢复且全天无其他异常,可能为生理性波动;若多次测量均≤3.9 mmol/L,或伴有乏力、注意力不集中、夜间盗汗,则倾向病理性。
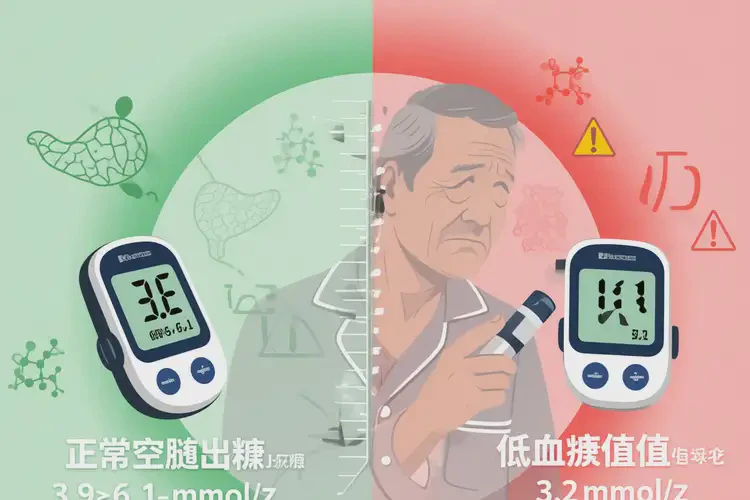
三、应对策略与监测建议
下表对比不同情境下空腹血糖3.2 mmol/L的处理优先级与措施:
情境分类 | 典型特征 | 紧急处理 | 后续就医指征 |
|---|---|---|---|
无症状偶发 | 仅一次测量值3.2,无不适,进食后血糖回升 | 立即摄入15克快速升糖食物(如葡萄糖片、果汁) | 连续2–3天监测空腹血糖,若反复≤3.9需就诊 |
有症状(心慌/出汗/手抖) | 测量值3.2且出现典型低血糖症状 | 同上,15分钟后复测,若仍≤3.9重复处理 | 立即就医,排查药物或器质性疾病 |
糖尿病患者用药中 | 正在使用胰岛素或磺脲类药物 | 同上,同时暂停当日降糖药 | 调整药物方案,评估肝肾功能及饮食运动匹配度 |
无糖尿病史反复发生 | 多次空腹血糖≤3.9,伴乏力或意识模糊 | 同上,避免单独外出 | 内分泌专科就诊,检查胰岛素、C肽、肝功能等 |

四、预防与长期管理要点
- 规律饮食与监测:60岁人群应保证三餐定时定量,尤其避免晚餐过少或空腹时间过长;建议家中配备血糖仪,定期监测空腹及餐后血糖,建立记录档案。
- 药物安全使用:糖尿病患者需严格遵医嘱用药,不自行增减剂量;医生应根据年龄、肝肾功能及低血糖风险个体化设定控糖目标(如空腹血糖可放宽至5.6–7.8 mmol/L)。
- 识别无症状低血糖:家属应留意老人行为异常(如反应迟钝、言语不清)、睡眠中异常出汗或晨起头痛,这些可能是夜间低血糖的隐匿表现,需加强夜间或清晨血糖监测。
空腹血糖3.2 mmol/L虽未必立即危及生命,但对60岁人群而言是明确的低血糖信号,不可简单视为“正常波动”;及时识别诱因、规范处理并针对性预防,是避免严重并发症、保障晚年健康安全的关键。
