轻度多在1-3个月内好转,中度约3-6个月,重度往往难以仅靠自愈且需尽早干预;总体约有50%的患儿在2岁以后自愈。
婴儿期特应性皮炎(俗称湿疹)具有阶段性,轻症在做好保湿与减少刺激后有机会自行缓解;而中重度或伴渗液、继发感染者通常需要规范治疗。常见时间轴为:出生后1-3个月起病,6个月后逐渐减轻;轻症可在几周—数月内好转,中度多为3-6个月,个别可延至幼儿期。总体约有50%的患儿在2岁后不再发作,但仍有一小部分会延续至儿童期甚至成人期并复发。
一、自愈可能性与时间轴
- 轻度(局部红斑、少量丘疹,干痒为主):在规范护理下,常在几周—数月内明显好转,部分可于1-3个月内恢复日常状态。
- 中度(范围较广、反复瘙痒,抓挠后有抓痕或轻度渗出):通常需要更久,约3-6个月,期间需持续保湿与避免诱因。
- 重度(大片红斑、渗液/结痂/脓疱,夜间瘙痒影响睡眠,或伴发热、淋巴结肿大):自愈可能性低,且易继发感染,应尽快就医评估治疗。
- 长期结局:多数患儿随年龄增长免疫与皮肤屏障成熟而缓解,约50%在2岁后不再发作;少数可迁延或反复至儿童期、成人期。

二、影响自愈的关键因素
- 病情分型:干燥型相对轻、好转更快;脂溢型多在1-3个月;渗出型最重,常需3-6个月或更久。
- 个体与护理:早产儿、先天体弱者恢复慢;规范保湿、减少摩擦/搔抓、温和清洁有助于缩短病程。
- 环境与过敏原:尘螨、花粉、动物皮屑、刺激性洗涤剂、汗液与高温闷热可加重;保持适宜温湿度、棉质衣物、减少刺激有助控制。
- 喂养相关:母乳喂养者母亲饮食宜清淡,避免个人已知诱发食物;配方奶喂养者可在医生指导下评估是否需要低敏配方。
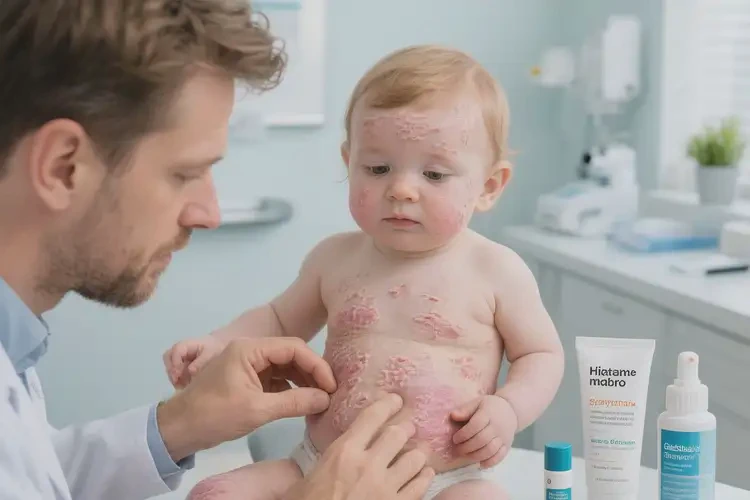
三、何时必须就医与常见治疗
- 立即就医的信号:出现明显渗液/脓疱、发热、淋巴结肿大、睡眠严重受影响或怀疑继发感染;皮损范围大、反复发作或家长难以控制的瘙痒。
- 规范治疗概览:在医生指导下,急性期可短期使用外用糖皮质激素(如丁酸氢化可的松乳膏)控制炎症;反复或轻中度可考虑他克莫司软膏等外用抗炎;若合并感染,可局部使用夫西地酸或红霉素软膏;瘙痒明显影响睡眠时可用抗组胺药缓解。全程配合保湿与护理是减少复发与缩短病程的关键。
四、居家护理与日常管理要点
- 清洁与保湿:每日温水短时沐浴,避免肥皂和热水;沐浴后及时全身涂抹保湿霜,干燥季节或空调房内可适当增加频次。
- 衣物与环境:选择柔软棉质衣物,勤更换;避免羊毛/化纤与过紧包裹;室内维持适宜温湿度,减少出汗与闷热。
- 避免刺激与抓挠:修剪指甲,必要时使用棉手套;洗衣选用温和洗涤剂,充分漂洗,避免柔顺剂残留。
- 喂养与饮食:坚持母乳喂养;如怀疑食物相关,母亲可先记录饮食与症状并在医生指导下调整;配方奶喂养者遵医嘱评估低敏配方的必要性。
婴儿腹部湿疹多数属于阶段性问题,轻症在保湿与减少刺激下有机会在几周—数月内好转,中度常需3-6个月;但一旦出现渗液、脓疱、发热或明显影响睡眠与日常生活,就不应单纯观望,需尽快就医并在医生指导下规范治疗。通过科学护理与必要时的药物干预,大多数患儿可逐步控制症状、减少复发,顺利度过婴儿期的皮肤高敏阶段。

